Saiba tudo sobre o linfoma de hodgkin!
Última atualização em 5 de setembro de 2024
Com os avanços da medicina, o prognóstico deste câncer é cada vez mais positivo. Entenda os sintomas, como ele é diagnosticado e os principais tratamentos
O linfoma de Hodgkin é um câncer do sistema linfático, que faz parte do sistema imunológico e que, por sua vez, ajuda na defesa do corpo. Essa doença pode causar uma série de sintomas, porém o mais comum é o aumento dos linfonodos no pescoço, axila e virilha. O tratamento escolhido varia de acordo com algumas características do próprio linfoma e do paciente, sendo que esses fatores também influenciam nas chances de cura.
O que é linfoma de Hodgkin?
Também conhecido pela sigla LH, essa é uma doença maligna que se origina nos linfonodos e acontece quando os linfócitos, células do sistema imunológico, passam por uma série de mutações genéticas e começam a se multiplicar de forma descontrolada. Esse crescimento desordenado leva ao acúmulo dessas células anormais nos tecidos linfáticos. Um dos marcadores diagnósticos desta doença é a presença de células gigantes anormais, conhecidas como células de Reed-Sternberg.
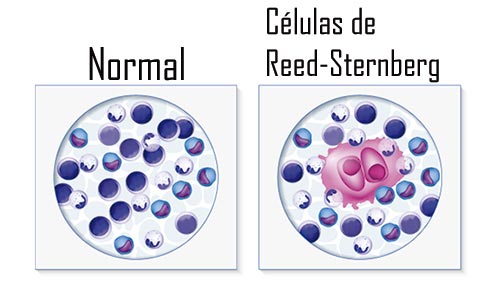
De acordo com o Instituto Nacional de Câncer (INCA), o linfoma de Hodgkin tem uma incidência relativamente baixa no Brasil, ocupando a 20ª posição de cânceres mais frequentes no país. Entre 2023 e 2025, a estimativa é que 3.080 pessoas sejam diagnosticadas com essa doença a cada ano.
“O LH é dividido em dois tipos principais, que são subdivididos em subtipos com características específicas. É importante identificarmos o tipo e subtipo para personalizar o tratamento, melhorando os resultados dos pacientes, e para a previsão do prognóstico”, explica Dr. Roberto Luiz da Silva, hematologista e coordenador da equipe de Hematologia e Transplante de Medula Óssea da Rede de Hospitais São Camilo de São Paulo e mestre em Hematologia pela USP.
Tipos de linfoma de Hodgkin
- Linfoma de Hodgkin clássico (LHC):
- Esclerose nodular: é o subtipo mais comum e mais incidente em jovens adultos. É caracterizado por bandas de tecido cicatricial nos linfonodos e atinge, principalmente, a região do mediastino.
- Celularidade mista: afeta mais os idosos, pode estar associado ao vírus Epstein-Barr e é composto por diferentes tipos de células.
- Rico em linfócitos: subtipo menos comum e tende a ter prognóstico favorável.
- Depleção linfocitária: raro e mais agressivo, geralmente em pacientes imunossuprimidos.
- Linfoma de Hodgkin com Predominância Linfocitária Nodular (LHPN): caracterizado por células “em pipoca”, é menos agressivo e tratado de forma distinta do LHC.
Fatores de risco e prevenção
Apesar de existirem fatores que aumentam a chance de uma pessoa desenvolver o linfoma de Hodgkin, não significa que todos que foram expostos a eles terão essa doença.

“Conhecer os fatores de risco pode ajudar na vigilância e no diagnóstico precoce. No entanto, a maioria dos indivíduos expostos aos fatores de risco nunca desenvolverá esse câncer e muitas pessoas que desenvolvem a doença não têm fatores de risco conhecidos. Por isso, não existe uma maneira definitiva de prevenir o linfoma de Hodgkin”, o Dr. Roberto esclarece.
Dentre os fatores que podem causar o linfoma de Hodgkin, estão:
- Idade: há dois picos de incidência, o primeiro entre 15-30 anos e o segundo acima dos 55 anos.
- Histórico familiar: ter um parente próximo, como irmão ou irmã (especialmente se for gêmeo idêntico), com a doença.
- Vírus Epstein-Barr (EBV): cerca de 40-50% dos casos de LH estão relacionados a este vírus.
- Imunossupressão: indivíduos com sistema imunológico enfraquecido estão mais suscetíveis. Por exemplo, pessoas com HIV/AIDS, ou que tomam medicamentos imunossupressores após um transplante de órgão.
- Gênero: o LH é ligeiramente mais comum em homens.
- Condições autoimunes: quadros como lúpus e artrite reumatoide aumentam o risco.
- Exposição a produtos químicos e radiação: produtos como pesticidas, e a radiação ionizante, podem estar associados.
- País de origem: a incidência é maior em países desenvolvidos, sugerindo que fatores ambientais e socioeconômicos também podem desempenhar um papel.
Ricardo Medeiros, paciente de linfoma de Hodgkin, completa 20 anos de TMO
O transplante de medula óssea (TMO) foi um renascimento e trouxe um novo significado em sua vida
Ricardo Medeiros, paciente de linfoma de Hodgkin, completa 20 anos de TMO
O transplante de medula óssea (TMO) foi um renascimento e trouxe um novo significado em sua vida
Sintomas de linfoma de Hodgkin
Os sinais dependem do estágio da doença e a ordem em que eles aparecem também pode variar. Mas, o aumento dos linfonodos, causando “caroços” indolores no pescoço, virilha e/ou axila, geralmente, é o primeiro e o mais frequente.
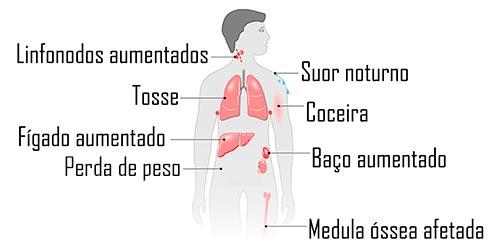
Além disso, os sintomas incluem:
- Febre: não passa mesmo com anti-térmico, pode aparecer em ciclos (períodos de febre alta, seguido por período sem febre) e sem causa aparente.
- Suor noturno: caracterizado por uma sudorese excessiva durante a noite, que chega a molhar o lençol. Normalmente, acontece junto com a febre.
- Perda de peso sem motivo: redução de 10% do peso em menos de seis meses sem motivo aparente.
- Coceira pelo corpo: pode ser em áreas localizadas ou generalizada, mas acompanha sinais visíveis de erupções cutâneas ou irritação.
- Fadiga: cansaço extremo, que não diminui com descanso. Tende a se intensificar conforme a doença avança
- Tosse, falta de ar ou dor no peito: quando os linfonodos aumentados estão na região do peito, podem pressionar as vias respiratórias ou pulmões.
- Dor após ingestão de álcool: o consumo de bebidas alcoólicas pode causar dor nos linfonodos inchados. É um sintoma raro, mas específico do LH.
- Aumento do baço ou do fígado: causa dor abdominal e sensação de plenitude (comer pouco e já estar satisfeito).
É válido reparar que muitos desses sintomas podem acontecer não só no linfoma de Hodgkin, mas também em doenças benignas, como em infecções. Por isso, é muito importante estar atento a como esses sinais se comportam.
O especialista comenta que “a principal diferença entre os sintomas no linfoma de Hodgkin e em outras doenças menos graves, está na natureza deles. Eles são persistentes, progressivos e não responsivos ao tratamento convencional. Enquanto muitas infecções ou condições benignas são resolvidas por meio do tratamento adequado, os sintomas desse câncer, geralmente, persistem ou progridem, indicando a necessidade de uma avaliação mais aprofundada.”
Ele ainda alerta que, especialmente no caso do aparecimento de linfonodos aumentados indolores, é importante procurar um médico para avaliação.
Exames que detectam o linfoma de Hodgkin
O Dr. Roberto descreve que os passos, normalmente, seguidos para o diagnóstico, incluindo a ordem dos exames e a importância de cada um, são:
- História clínica e exame físico: avaliação inicial dos sintomas para ajudar a direcionar quais testes realizar.
- Exames de imagem: a radiografia de tórax, tomografia computadorizada (TC), ressonância magnética (RM) e/ou PET-Scan são essenciais para identificar em quais locais do organismo a doença está.
- Biópsia de linfonodo: indispensável para confirmar o diagnóstico, pois permite analisar as características das células doentes.
- Biópsia de medula óssea: nem sempre é solicitada, mas é útil para saber se a medula foi atingida.
- Exames laboratoriais: incluem hemograma completo, função hepática e renal, velocidade de hemossedimentação (VHS), lactato desidrogenase (LDH) e exames sorológicos para ver se há presença do EBV. Eles ajudam a avaliar o estado geral do paciente, a função dos órgãos e a presença de marcadores que podem influenciar no prognóstico.
“Cada um desses exames desempenha um papel vital no diagnóstico, estadiamento e planejamento do tratamento do linfoma de Hodgkin, Eles nos fornecem informações importantes para garantir que o tratamento seja adequado à extensão da doença e às necessidades individuais de cada paciente”, o médico pontua.
Hiperplasia linfoide: esse resultado é preocupante?
Fez uma biópsia e recebeu esse resultado? Te explicamos o que ele significa, se é câncer e como tratá-lo
Hiperplasia linfoide: esse resultado é preocupante?
Fez uma biópsia e recebeu esse resultado? Te explicamos o que ele significa, se é câncer e como tratá-lo
Estadiamento
Essa é uma forma de classificar a extensão do tumor, ou seja, identificar em quais regiões do corpo o linfoma está e se ele afetou outros órgãos.
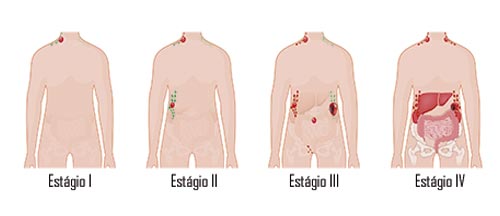
Assim, o LH pode ser classificado como:
- Estágio I: o câncer está localizado em um único grupo de linfonodos ou em uma única região do corpo.
- Estágio II: afeta dois ou mais grupos de linfonodos, mas ainda está limitado a um lado do diafragma (acima ou abaixo).
- Estágio III: atingiu grupos de linfonodos em ambos os lados do diafragma.
- Estágio IV: o câncer se disseminou para órgãos fora do sistema linfático, como fígado, ossos, pulmões e/ou medula óssea.
Além dos estágios, a doença pode ser classificada com as letras “A” ou “B”, dependendo da presença de sintomas, como febre, perda de peso e suores noturnos (“B”) ou ausência deles (“A”).
Tratamentos para linfoma de Hodgkin
Os medicamentos e tipos de terapias escolhidas são individualizados para cada caso. A decisão deve levar em conta fatores como idade do paciente, presença de comorbidades, tipo e subtipo do LH e estadiamento da doença. Entretanto, podem ser utilizados tratamentos como quimioterapia, radioterapia, transplante de medula óssea e imunoterapia. É válido saber que, raramente, faz-se cirurgia para tratar o linfoma.
O Dr. Roberto explica que a terapia é dividida em linhas de tratamento (primeira, segunda, terceira ou quarta), e cada uma delas contém estratégias específicas, para maximizar a eficácia e minimizar os efeitos adversos, sempre considerando o prognóstico e a qualidade de vida do paciente.
Então, quando a pessoa é recém-diagnosticada e faz a primeira terapia, considera-se que ela está no tratamento de primeira linha. Se ela já fez uma terapia e começa a outra, é chamado de tratamento de segunda linha e assim sucessivamente. As linhas de tratamento são importantes, pois pode acontecer da doença retornar (recidiva) ou não responder àquela terapia (refratária), então é necessário iniciar um novo protocolo para combater a doença.
Primeira linha de tratamento
Quimioterapia:
- Protocolo ABVD: é o regime mais comum na primeira linha para estágios iniciais e avançados. É composto pelos medicamentos Adriamicina, Bleomicina, Vimblastina e Dacarbazina.
- Protocolo BEACOPP: feito em pacientes com doença em estágio avançado e de alto risco. Contém as drogas Bleomicina, Etoposídeo, Adriamicina, Ciclofosfamida, Vincristina, Procarbazina e Prednisona e pode ser administrado na forma escalonada ou basal.
Radioterapia:
Pode ser utilizada em combinação com a quimioterapia, especialmente em pacientes em estadiamento inicial (I ou II) ou com doença bulky (massa tumoral grande). As estratégias mais utilizadas são:
- Terapia de campo envolvido: feita em áreas específicas, onde os linfonodos afetados estão localizados.
- Terapia de campo estendido: abrange uma área maior, incluindo linfonodos não afetados.
Segunda linha de tratamento
Quimioterapia de resgate:
- Protocolo ICE (Ifosfamida, Carboplatina e Etoposídeo).
- Protocolo ESHAP (Etoposídeo, Metilprednisolona, Citarabina e Cisplatina).
- Protocolo DHAP (Dexametasona, Cisplatina e Citarabina).

Anticorpo monoclonal:
- Brentuximabe Vedotina: um anticorpo conjugado que se liga a CD30, uma proteína expressa nas células do linfoma de Hodgkin.
Transplante de medula óssea autólogo: frequentemente usado após a quimioterapia de resgate. Aqui, é feita a coleta das células-tronco do próprio paciente. Elas são guardadas e, depois, devolvidas para o corpo para a recuperação.
O Dr. Roberto conta que a escolha de qual terapia realizar depende de qual medicamento foi usado na primeira linha e na condição de saúde geral do paciente.
Terceira linha de tratamento (Recidiva após transplante)
Imunoterapia:
- Inibidores de PD-1: podem ser administrados os medicamentos Nivolumabe ou Pembrolizumabe.
Quimioterapia experimental ou clínica: pacientes podem ser candidatos a ensaios clínicos, que incluem novos agentes quimioterápicos ou terapias-alvo.

“Nesta fase, as decisões são frequentemente individualizadas e podem incluir considerações sobre a qualidade de vida, resposta anterior ao tratamento e acesso a ensaios clínicos”, o médico afirma.
Quarta linha de tratamento
Transplante de medula óssea alogênico: são utilizadas as células-tronco de um doador compatível.
“Essa é uma abordagem de alto risco que exige uma avaliação criteriosa do risco-benefício”, o Dr. Ricardo diz..
Quanto tempo dura o tratamento de linfoma de Hodgkin?
O protocolo pode ser feito com quimioterapia como monoterapia ou em conjunto com a radioterapia
Quanto tempo dura o tratamento de linfoma de Hodgkin?
O protocolo pode ser feito com quimioterapia como monoterapia ou em conjunto com a radioterapia
Linfoma de Hodgkin tem cura?
Apesar deste ser um câncer agressivo, em geral, seu prognóstico é positivo, especialmente quando é comparado a outros linfomas e cânceres hematológicos.
“O linfoma de Hodgkin é um câncer potencialmente agressivo, mas é importante destacar que ele responde muito bem ao tratamento, o que o diferencia de outros linfomas agressivos. A agressividade se refere à rapidez com que a doença pode progredir se não tratada. No entanto, devido à alta sensibilidade à quimioterapia e radioterapia, o tratamento é geralmente eficaz”, o médico fala.
Ele ainda descreve que linfomas em estágios iniciais (I e II) têm taxa de cura superior a 90%. Já linfomas em estágios avançados (III e IV) têm taxa de cura entre 70% e 80% e mesmo pacientes com linfoma refratário/recidivado, têm chances de cura significativas.
“O linfoma de Hodgkin é um dos cânceres mais tratáveis, com uma perspectiva muito positiva para a maioria dos pacientes. A combinação de terapias eficazes e avanços na medicina tem resultado em taxas de sobrevivência a longo prazo cada vez maiores”, o Dr. Roberto Luiz da Silva aponta.
FAQ sobre linfoma de Hodgkin
Alguns famosos foram diagnosticados com linfoma de Hodgkin, incluindo o ator Michael C. Hall, protagonista da série “Dexter”, Caio Ribeiro, comentarista esportivo e ex-futebolista brasileiro e Carlos Alberto Parreira, ex-técnico da seleção brasileira.
Em 2024, a influenciadora Isabel Veloso ficou conhecida ao compartilhar seu diagnóstico de linfoma de Hodgkin terminal nas redes sociais. Desde então, ela tem contado aos seguidores como é viver com a doença e o que faz para conseguir uma melhor qualidade de vida.
O Código Internacional de Doenças (CID) para linfoma de Hodgkin é C81.
A principal diferença está nos tipos de células afetadas. O linfoma de Hodgkin é caracterizado pela presença de células de Reed-Sternberg, enquanto o linfoma não-Hodgkin compreende uma ampla variedade de linfomas que não possuem essas células.
O linfoma de Hodgkin é tratado por um onco-hematologista, médico especializado em doenças do sangue e cânceres do sistema linfático.
Sim, a quimioterapia para linfoma de Hodgkin geralmente causa queda de cabelo, pois os medicamentos afetam as células de crescimento rápido, incluindo as do cabelo. No entanto, a perda de cabelo é temporária, e ele, geralmente, volta a crescer após o término do tratamento.
Sim, em algumas situações, o linfoma de Hodgkin pode recidivar (voltar) após o tratamento inicial. Nesse caso, o médico pode recomendar tratamentos adicionais, como quimioterapia, radioterapia, ou transplante de células-tronco.
Alguns tratamentos para o linfoma de Hodgkin, como quimioterapia e radioterapia, podem afetar a fertilidade. É importante discutir opções de preservação da fertilidade com o médico antes de iniciar o tratamento, especialmente no caso de pacientes jovens.
- Tratamento adaptado: regimes de quimioterapia específicos para pediatria são utilizados, com ajustes para minimizar efeitos a longo prazo.
- Redução da radioterapia: há uma tendência a minimizar ou evitar radioterapia devido ao risco de efeitos tardios, como cânceres secundários ou distúrbios de crescimento.
- Monitoramento a longo prazo: crianças e adolescentes necessitam de acompanhamento prolongado para gerenciar possíveis efeitos tardios, como infertilidade e problemas de crescimento.
- Tolerância ao tratamento: pacientes idosos geralmente têm menor tolerância a tratamentos intensivos devido a comorbidades e menor reserva fisiológica. O regime ABVD, por exemplo, pode ser mais difícil de tolerar, especialmente a Bleomicina, que está associada à toxicidade pulmonar.
- Protocolos alternativos: pode ser necessário ajustar a dose ou substituir medicamentos dentro do regime padrão. Por exemplo, o regime AVD sem Bleomicina pode ser preferido devido à menor toxicidade.
- Monitoramento rigoroso: o monitoramento cuidadoso é essencial para detectar e gerenciar efeitos colaterais o quanto antes, especialmente toxicidade cardíaca e pulmonar.
- Tratamento paliativo: em idosos frágeis, o foco pode ser na qualidade de vida e controle dos sintomas, em vez de uma abordagem curativa agressiva.
- Terapias-alvo e imunoterapia: o Nivolumabe e Pembrolizumabe têm se mostrado promissores no caso de doenças recidivadas ou refratárias. Também há estudos avaliando o uso desses medicamentos em linhas de tratamento anteriores e em combinação com outras terapias.
- Brentuximabe Vedotina: trata-se de uma combinação de um anticorpo monoclonal ligado a um agente quimioterápico. Está aprovado para diversas linhas de tratamento e há estudos avaliando a possibilidade de ele substituir a radioterapia em alguns casos.
- Terapias combinadas: novos protocolos combinando o esquema AVD com Brentuximabe Vedotina estão em estudo, com o objetivo de reduzir a toxicidade, especialmente em linfomas em estadiamento avançado.
- Desescalonamento terapêutico: testes têm avaliado a possibilidade de redução da intensidade do tratamento em pacientes que têm resposta precoce, reduzindo os efeitos colaterais.
- Medicina de precisão: o desenvolvimento de tratamentos mais individualizados com base no perfil genético e molecular do tumor está em andamento. Isso permite uma abordagem mais precisa e eficaz, visando as mutações específicas presentes em cada paciente.



Meu marido teve linfoma não hodker fez tratamento ficou 9 anos sem ter nada mas infelizmente quase um ano atrás acabou falecendo porque ele voltou teve leucemia teve todos os tratamento possível mas infelizmente não teve jeito esse câncer é muito pouco divulgado eu achava que sim ter mais divulgação como os outros câncer tipo de mama no útero que fazer mais campanha sobre esse
Olá, Vânia, como vai?
Sentimos muito pela sua perda. Sinta-se à vontade para procurar nossos atendimentos psicológicos gratuitos para familiares de pessoas com câncer no link: https://abrale.org.br/servicos-gratuitos/atendimento-psicologico/#:~:text=A%20equipe%20de%20psicologia%2C%20especializada,psicologia%2C%20que%20acolhe%20sintomas%20emocionais.